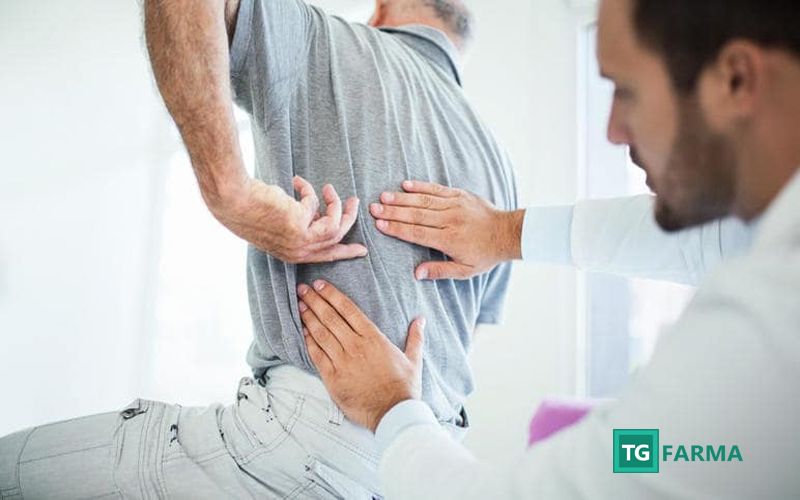
Il mal di schiena (low-back pain) nell'anziano
19/02/2019
La lombalgia ("low-back pain" o comunemente conosciuto come mal di schiena) è la condizione clinica algica di più frequente riscontro nelle persone anziane (sino al 70% in alcuni studi).
Se in età adulta il low-back pain (LBP) ha andamento più generalmente acuto e benigno ed in stretta correlazione con l'esposizione professionale, nell'anziano acquista caratteristiche di cronicità (un dolore che perdura per più di 3 mesi) e ripercussioni sfavorevoli sull'autonomia della persona. E' stato studiato che non trattare o non gestire adeguatamente il LBP nell'anziano, è causa di disturbi del sonno, ritiro dalle attività sociali con isolamento, stress psicologico e depressione, cadute e – non ultimo - decadimento cognitivo.
Quali sono i sintomi più comuni?
- percepire il dolore lombare soprattutto al mattino al risveglio, oppure alla sera, con contestuale rigidità;
- avere un sonno disturbato dal dolore lombare o un'insonnia;
- presenza di dolorabilità quando è esercitata una pressione diretta a livello lombare;
- presenza di dolore lombare dopo attività fisica di una certa intensità;
- perdita di flessibilità ed elasticità articolare a livello del rachide;
- manifestare dolore ad una gamba dopo aver percorso un determinato tratto di strada (da non confondere con la claudicatio vascolare!);
- riduzione di altezza (tipica nell'anziano) e scoliosi;
- perdita progressiva di autonomia.
Quali sono le cause più comuni di LBP nell'anziano?
- La causa più comune è quella relativa all'infiammazione delle faccette articolari e la malattia degenerativa spondiloartrosica; entrambe su base degenerativa della cartilagine e dell'osso subcondrale. Questi eventi accadono quale esito dello stress meccanico esercitato in tale area nel corso del tempo;
- un crollo o una frattura vertebrale possono determinare dolore lombare; i soggetti a rischio sono soprattutto le donne in età post-menopausale che soffrono di osteoporosi. In una persona con osteoporosi, infatti, una frattura vertebrale può verificarsi a seguito di una compressione di lieve entità sul rachide, talvolta anche spontaneamente;
- il dolore lombare con febbre può indicare una sottostante infezione (come un ascesso epidurale, una discite, un'osteomielite o un'endocardite batterica). Più ad alto rischio sono soprattutto i soggetti defedati o diabetici;
- dolore lombare prolungato con perdita di peso ed inappetenza può essere indicativo per la presenza di una neoplasia occulta primaria o metastatica;
- una disfunzione dell'intestino o della vescica (incontinenza o ritenzione) cui si associa dolore lombare può indicare la presenza di una problematica midollare;
- gli anziani assumono molti farmaci ed alcuni di essi possono essere la causa di lombalgia; per esempio in corso di terapia cortisonica, il dolore lombare può essere un segnale di un crollo vertebrale (il cortisone peggiora l'osteoporosi e la fragilità ossea); gli anticoagulanti orali utilizzati per la prevenzione del tromboembolismo potrebbero, in rari casi, determinare emorragie retroperitoneali spontanee con dolore lombare.
I due passi per un corretto approccio diagnostico alla lombalgia.
- Il primo passo è la visita dal proprio medico di fiducia, che effettuerà un'anamnesi accurata ed un esame clinico. Gli elementi necessari ai fini di un corretto inquadramento diagnostico sono: la localizzazione del dolore, le modalità di presentazione, la sua durata, etc. La visita orienterà quindi verso un'ipotesi diagnostica.
- Eventuali esami strumentali sono da effettuarsi solo in seguito, qualora il trattamento intrapreso dopo la diagnosi iniziale non avesse successo. Le indagini strumentali servono a identificare la presenza di una patologia quale causa del dolore lombare. L'esame diagnostico servirà ad indentificare, insieme all'esame clinico, la causa del problema in modo da impostare un trattamento personalizzato e mirato.
Non esiste tuttavia un esame risolutivo per la diagnosi, ma l'approfondimento diagnostico deve calibrato sui riscontri della visita; in determinati pazienti può essere infatti più utile effettuare una radiografia od una DEXA anziché una risonanza magnetica (RMN). Bisogna tuttavia ricordare sempre (ai medici ed a pazienti) che un'alterazione riscontrata ad un esame strumentale non sempre spiega la causa del dolore; solo grazie ai referti che provengono da una visita (ed una conoscenza delle vie di percezione del dolore) insieme ai riscontri strumentali è possibile identificare ragionevolmente la causa.
Fatta la diagnosi, quale trattamento?
Una volta determinata causa del dolore lombare (e non è sempre possibile farlo con certezza) il dolore può essere trattato in vari modi, efficaci se utilizzati in modo complementare e ragionato:
- con i farmaci (paracetamolo, i farmaci anti-infiammatori (FANS), cortisonici, oppioidi, antinevritici);
- con l'esercizio fisico (sollevamento pesi cautelato, attività aerobica, yoga, tai-chi)
- con le terapie fisiche (TENS, ultrasuoni) o fisioterapiche
- con la chirurgia
Per concludere...
Se durante la giornata è presente dolore in sede lombare - anche se pensate che la causa sia il semplice invecchiamento - non ignoratelo.
Può infatti essere il segnale di un problema - talvolta anche serio - che può essere curato. La persona anziana non deve mai accontentarsi di vivere con il dolore, in quanto esistono numerose possibilità terapeutiche di successo.
È necessario tuttavia ricordare che, sebbene vi siano numerosi analgesici sicuri nell'anziano, il medico quando prescrive questi farmaci deve seguire determinate precauzioni. La persona anziana ha infatti un'elevata sensibilità ai farmaci ed un maggior rischio di sviluppare eventi collaterali da farmaci (per fenomeni di ridotto metabolismo epatico e renale, per il ridotto assorbimento e per le eventuali altre patologie presenti e farmaci in uso).
In particolare gli anti-infiammatori – i farmaci più utilizzati per il controllo del dolore anche in età geriatrica - sono sconsigliati in coloro che hanno patologie epatiche, renali o cardiache (la maggior parte dei nostri anziani). Un loro utilizzo va sempre concordato con il medico.
Ma avere una malattia cronica non significa che il dolore non possa o non debba essere trattato. Le alternative terapeutiche sono numerose e sicure, se utilizzate con determinante precauzioni. Consultate sempre un medico od uno specialista che sappia indirizzarvi al miglior approccio terapeutico.
…e comunque, una vita attiva, l'esercizio fisico quotidiano ed il controllo del peso rimangono, in ogni caso, i migliori alleati e la prima arma a disposizione per invecchiare bene, senza mal di schiena.
Notizia visualizzata: 119 volte

